
疫情后,重新认识感染疾病
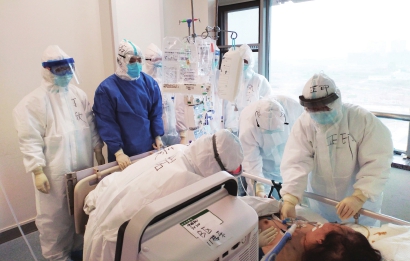
北京协和医院援鄂医疗队在武汉救治病人。

北京协和医院感染科主任医师刘正印教授刚从病房走出。

浙江大学医学院附属邵逸夫医院副院长俞云松教授多次连线邵逸夫医院支援湖北医疗队,俞云松教授最关注的就是病人的继发感染问题。

复旦大学附属华山医院医院感染管理科主任、抗生素研究所教授杨帆说:“防医院内感染,是一场苦战。”

中南大学湘雅医院院感专家吴安华1月21日到武汉,对一万多医护人员进行了上岗前的院感知识培训。
就算是一线城市的三甲医院,一个感染科里医生可能总共只有十来名,基层医院专科医生人数就更少了。
记者|黄 祺
感染科是看什么的?新冠肺炎发生之前,恐怕很少人知道感染科看什么病,就算是医护人员,如果没有接受相关培训,对感染病学也感到陌生。
而在新冠肺炎患者疫情中大家猛然发现,各个省市成立的新冠肺炎医疗专家组,都有感染科专家的参与。感染科专家在制定诊断方法、选择救治措施、判断疾病进程等等新冠肺炎诊治的关键点上,发挥着重要的作用。
因为新冠肺炎疫情,感染病学突然站在聚光灯下,有了“存在感”。
感染,简单说是指细菌、病毒、真菌、寄生虫等病原体侵入人体所引起的局部组织和全身性炎症反应。感染性疾病就是由各种病原体侵入人体引起的疾病。感染病学是研究感染性疾病病原体、发病机制、诊断和治疗的一门医学学科。
感染病学在中国是一个比较新的概念,过去,我们更多地讲“传染病”。传染病其实是感染疾病中特定的一类,因为它容易在人群中传播,所以特别容易引起大家的重视,也容易带来社会的恐慌。
新冠病毒是一种全新的病毒,这相当于一场战争发生,而我们却不知道敌人手中有什么武器、这个武器有怎样的威力、什么样的防御有效、什么样的武器可以反击这个敌人。感染病学要做的就是一边研究敌人,一边寻找抵御和反攻的方法。
近二十年来,从SARS、埃博拉、禽流感、MERS到现在的新冠肺炎,传染病疫情频繁出现;日常医院里,难治的细菌性感染也挑战着感染病学专业的医生们。业内人士指出,中国感染病学需要受到更多的重视,需要得到更多的支持,以应对感染疾病的威胁。
没有特效药,感染科医生怎么迎战?
去是寒冬,归来已是春暖大地。
4月27日中午,北京协和医院感染科主任医师刘正印在朋友圈发了一张高铁站照片,配三个字:“回家了!”要知道,刘正印教授率队离家去武汉,是正月初二。
北京协和医院第一批援鄂医疗队共21名医护人员,包括感染专业、重症医学专业、呼吸科的专家,队长刘正印是参与过非典病人救治的“老兵”。
作为最早到武汉的感染病学专家之一,刘正印教授在武汉和新冠肺炎正面交手,最知道早期重型新冠肺炎患者救治有多难、难在哪里。
刘正印教授在接受《新民周刊》采访时说,新冠肺炎是个新的疾病,医学对它的认识还处于一个初步的阶段,很多机制认识还不清楚。不过,刘正印教授和其他感染科专家很早就有了一个基本的判断:“我认为不要把新冠肺炎看做一个肺炎,它是一个病,病毒不但侵犯肺,它还侵犯血管的内皮细胞,导致凝血功能的一些改变。它侵犯肾脏,肾功能出现异常的特别多,同时它还可能侵犯心脏。”
在没有特效药的情况下,根据这些基本的认识,感染科医生必须对症施策。
新冠肺炎本身是一种病毒感染,但在救治过程中,重型病人最怕的是多重感染。疫情期间,浙江大学医学院附属邵逸夫医院副院长、感染科主任俞云松教授多次连线邵逸夫医院支援湖北医疗队,会诊疑难患者的过程中,俞云松教授最关注的就是病人的继发感染问题。
俞云松教授告诉《新民周刊》,他参与会诊的病人中,主要是基础疾病比较多的病人,其中甚至有肾移植后得新冠肺炎的病人,因为患者长期服用免疫抑制剂,并发症比较多,治疗就会比较复杂。
在危重病人身上,特别需要关注继发感染。“新冠肺炎病人早期是病毒感染,病情达到重型或危重型,就非常容易继发细菌和真菌感染。另外,这些病人可能需要短期使用激素,使用激素后,细菌、真菌的感染机会也会增加。”
ECMO技术在新冠肺炎危重病人的救治发挥了重要的作用。俞云松教授说,无论是机械通气的病人,还是ECMO治疗的病人,他都非常关注感染怎么监测,如果出现感染怎么来处理。“我作为感染科医生会给他们一些合理化的建议,尽量不要让病人继发感染,万一出现继发感染要及时处理,这两点是非常重要的。如果ECMO支持的病人出现继发血流感染等,是非常危险的,医生处理起来会更加难。”
从感染病学的角度,俞云松教授提出对重型新冠肺炎患者使用抗生素要尽量“简单”的原则。“为了预防继发细菌感染,有的病人会预防性地使用抗菌素,但这个时候预防使用的抗菌素尽量‘简单’。一般我们能口服的尽量口服抗菌素,往往都是单品种,而且是抗菌谱相对比较窄的抗菌素。如果我们把预防性的抗菌素用得比较恰当,那么继发感染就会很少发生。”
疫情中邵逸夫医院感染病科派出4人支援湖北,2位医生支援浙江省内的新冠肺炎定点医院,整个科室一共6人在新冠肺炎的救治第一线,剩下的医护人员承担着医院发热门诊管理和会诊工作,病房里还有其他的感染病人,团队在高压力、高强度的工作状态下连续工作了近三个月。
现在,中国感染病学专家们在疫情中得到的宝贵经验,已经分享给世界各国。
感染人才培养刻不容缓
全国医护力量驰援湖北时,一些城市的市民曾经担心,自己所在的城市里好医生是不是都被抽调走了?特别是在感染病学领域,就算是一线城市的三甲医院,一个感染病科里医生可能总共只有十来名,基层医院专科医生人数就更少了。
刘正印教授接受《新民周刊》采访时说:这些年,新发的传染病越来越多。从2003年的SARS,到MERS(中东呼吸综合征),到禽流感、埃博拉,再到现在的新冠肺炎,一个接一个的公共卫生事件出现。当传染病疫情发生的时候,就必须依靠感染科的医生,从治疗上、预防上来做更多的工作。
“我感到国家在这方面的投入还是不够的,如果国家不投入更多的话,将来一旦出现这种突发的传染病事件,还是会手忙脚乱,我们平常的这种准备还是不充足。无论是物资还是人才队伍,平常可能用不到,但一定要准备好,备而不用是没问题的,就怕需要的时候没有准备,那就麻烦了。这次新冠肺炎的救治中也暴露出一些问题,以后我们感染病学科需要大力发展,以应对各种各样的传染性疾病。”
俞云松教授提出了同样的倡议。他说,疫情后一定要重新审视感染病学科的重要性,要让这个学科具有吸引力,这样,优秀的人才才能选择感染病学专业。“按照现在医疗政策和医院运行模式,没有很多医疗操作专业的医生,尤其感染病科的医生,目前在综合性医院中待遇都是非常低的。所以我认为,如果没有特殊政策,不从战略的角度去强调这些科室的建设,那么就会像疫情中暴露的那样,感染病科人才队伍是严重不足的。新冠肺炎疫情后,可能愿意做感染病学专业的人更少了,因为风险大,平常的待遇比较低,招不到好的人。所以我认为对于医院学科建设,对于我们现行的有些政策,都有需要反思和改进的地方。”
感染病学更大的范畴,包含了院感管理、微生物检验等学科,而这些过去长期未能得到重视的学科,更需要提升水平、壮大队伍。
微生物检验为感染性疾病诊断和治疗过程提供重要的“证据”,帮助医生寻找感染的原因、检验药物是否发挥了作用。患者可能从未在检验报告上注意过检验师的名字,但他们的工作对于准确诊断感染性疾病,却至关重要。
国内一些基层医院还没有临床微生物实验室,即便是一些大医院,临床微生物技术力量过去多年一直较弱。在这样的情况下,临床医生在遇到复杂的感染病情时,用药只能凭经验,无法得到实验室提供的用药依据,造成治疗过度而诊断不足的现状。
专家介绍,临床微生物实验室的工作除了自动化仪器设备的检测外,还存在着大量人工操作,对技术人员的知识广度、知识更新都有很高的要求,微生物专业技术人员继续学习的需求是很强烈的。
上海交通大学医学院附属瑞金医院感染管理科倪语星教授此前接受《新民周刊》采访时说:“在我们国家,目前的现状就是临床微生物检验方面的能力不够,这个能力包括检测的能力不够以及临床沟通的能力都不够”。目前,我国像瑞金医院这样临床微生物独立建科的医院,全国不到十家。
临床微生物专业技术人员的培训,如今逐渐受到了重视。
院感管理,疫情中的幕后英雄
院感管理,对于大家来说是一个更加陌生的名词,但新冠肺炎疫情的防控中,院感管理专业人才可谓幕后英雄。
17年前的非典疫情中,感染者一半为医护人员,医院内的感染是当时最棘手的问题,也是带来后果最严重的疫情“死结”。因为非典疫情的惨痛教训,新冠肺炎疫情中院感管理专家第一时间出现在疫情前线。
中南大学湘雅医院院感专家吴安华1月21日从长沙出发,搭乘高铁逆行武汉。全国各地共派出4万多名医护人员驰援武汉,吴安华教授所在的院感管理专家团队,最重要的工作就是保障院感管理水平,避免院内感染的出现。最后,全国医疗队零感染的成绩单充分说明了院感管理在疫情中的保障水平。
吴安华教授告诉《新民周刊》,他到武汉后,做了近100场防护培训,覆盖医护人员超过1.4万人。他曾创下一天7场培训会、讲7个多小时课的“个人纪录”,他和专家组一起确立的“先培训再上岗”策略在保证医护人员“零感染”中发挥了至关重要的作用。
吴安华教授介绍,院感管理工作的目的是既要保护病人,又要保护医务人员。
我们在新闻报道中看到,疫情早期,大量病人涌入医院门诊,如果没有完备的院感管理流程,交叉感染的风险是非常高的。而在住院病房,疫情早期也发生了眼科、消化科等等非呼吸道疾病科室医护人员被感染的情况。
院感管理是疫情控制的关键一环。吴安华告诉《新民周刊》记者,院感管理专家组到武汉后立即制定医院内新冠病毒感染预防与控制的指南,提出了明确的流程要求。指南中特别强调,发热门诊、急诊科、普通病区等重点区域必须符合院感要求。
不仅是疫情最严重的武汉,中国人口密集的大城市,防范院内感染的压力都非常大。
“防医院内感染,是一场苦战。” 复旦大学附属华山医院医院感染管理科主任、抗生素研究所教授杨帆在疫情中向《新民周刊》如此感慨。
春节前几天,华山医院开始着手各方面的准备应对新冠肺炎疫情,院感管理团队对就诊流程做了专门的设计,对每位就诊者进行甄别,医护人员提高了防护级别。“2003年非典疫情也很严峻,但相比而言这一次挑战更大。非典疫情中上海病例很少,这一次患者数量多,而且疾病更为隐蔽,人员流动更大、更迅速,威胁相应大了许多。”
此前,上海市面临国内疫情严重地区输入性病例比较多的压力,而疫情后半程,上海又承受了海外输入性病例较多的防控压力。值得欣慰的是,至今上海依然保持了医护人员零感染的纪录,没有发生院内感染事件。
非典后开始受到重视的院感管理工作,17年来有了明显的进步,但吴安华教授表示,“进步当然是有的,但没有我们预想的好”。
他认为,院感意识在各个专业之间不平衡。感染科医生、呼吸科医生院感知识掌握得好一点,相对而言其他科的医生,耳鼻喉、眼科、外科等科室的医生,平常跟感染性疾病打交道比较少的,可能就没有感染科医生、呼吸科医生那么警惕性高,也不会像他们一样注意保护自己。
吴安华教授建议,医学本科教育阶段,就要加入医院感染控制管理这门课,所有的医本科学生,无论是医疗、护理、口腔、儿科、公卫、药学等专业,都要学习这方面知识。“他们在毕业之后,进入医疗机构就可以用起来。并不是说毕业之后医生就不需要培训了,还需要培训,但是他们至少有个基础。医学生毕业进入医院以后,大家都很忙,会把精力用在自己的专科上,很难很好地再学院感防控知识,所以我觉得这个事情一定要改革一下,将院感课‘挤进’所有医本科的教学计划中,可以先给8-10个学时,避免以后再出现类似的惨痛的教训。”

 放大
放大 上一版
上一版